 介護士
介護士資料を読むだけの研修になって、いまいち盛り上がらない……




現場に役立つ勉強会を開きたいけど、何をテーマにすればいい?




介護士歴15年以上の筆者が、実践的で学びが深まる研修・勉強会のテーマ21選を厳選しました。
介護現場ではスキルアップが欠かせませんが、
- 研修がつまらない
- 内容が現場に活かせない
と感じる職員も多いのが現実です。
研修中に傾眠している職員も目にしますよね。
だけど、研修のテーマ選びと進め方をちょっと工夫するだけで、学びが深まり、職員のモチベーションがアップします。
- 「認知症ケア」など、実践力がつくテーマ
- 「介護記録の書き方」など、業務効率が上がるテーマ
- 「ストレスマネジメント」「職員間のコミュニケーション術」などのメンタルケア
- 研修を「やらされ感」なく、参加者が主体的に学ぶための工夫
この記事を読めば、「役に立つ!」「面白い!」と思える研修のアイデアがみつかりますよ。
「すごく勉強になった!」と、ほめられるような研修や勉強会を開きませんか?
すべてを読まなくてOK。必要な部分だけチェックしてください。
【筆者紹介】
介護業界15年の現役介護士(施設勤務)
※現場経験と公的データ(厚労省など)をもとに執筆しています。
【所持資格】
介護福祉士/ケアマネ/上級心理カウンセラー
【発信・活動】
・X(旧Twitter):介護現場のリアルを発信
https://x.com/@kaigo3939
・YouTube:文章が苦手でも、動画でサクッと理解
https://www.youtube.com/@nao-ai-kaigo
・note:介護現場の裏話&試験対策
https://note.com/gentle_ferret775
・介護福祉士・試験対策ラジオ(Spotify)
通勤中に聞き流すだけ。試験に必要な知識が身につく
https://open.spotify.com/show/1tVJ8uB7sMQuhKdMTH12kY



詳しくはトップページのプロフィールに記載
動画でわかりやすく解説
介護の内部研修・勉強会でおすすめのテーマ21選



介護の介護の内部研修・勉強会でおすすめのテーマを紹介します。
研修資料を作成するときは「厚生労働省の情報」を参考にするのがおすすめです。なぜなら、国が発信している信頼できる情報だから。
この記事では、各テーマごとに「厚生労働省が発信している情報をリンク」しています。




エビデンスのある資料作成を心がけましょう。
【技術・スキル向上 5選】
【コミュニケーション 3選】
【メンタルヘルス・働き方 2選】
【制度・法律 4選】
【事故・トラブル防止 1選】
【専門知識 3選】
【最新技術・トレンド 3選】
技術・スキル向上【5選】



認知症ケアの基礎と実践



「認知症ケアの基礎と実践」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 認知症とは?(種類・症状・進行の段階)
- アルツハイマー型、レビー小体型、血管性認知症などの特徴
- 認知症と加齢による物忘れの違い
- 早期発見の重要性(初期症状の見極め方)
- 進行段階ごとの適切なケア方法
- 認知症ケアの基本的な姿勢(尊厳の保持・共感的理解)
- 言葉かけの工夫(否定しない・ゆっくり話す・視線を合わせる)
- 感情に寄り添うケア(パーソン・センタード・ケアの考え方)
- BPSD(行動・心理症状)への対応方法
- 食事・排泄・入浴・睡眠のケアポイント
- 転倒・誤嚥・脱水などのリスク管理
- 認知症の方が安心できる環境づくり
- 家族の心理的負担とサポート方法
- 認知症介護に関する家族支援制度の紹介
- 介護者としてのストレスマネジメント
認知症ケアの実践ワーク
- ケーススタディ(困った場面の対応策を考える)
- ロールプレイ(声かけ・対応の練習)
- 多職種連携の重要性(医師・看護師・ケアマネとの連携)
介護技術(移乗・排泄・食事介助)の向上



「介護技術(移乗・排泄・食事介助)の向上」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 基本の考え方
- 利用者の自立支援を意識した介助
- 介護者の身体的負担を軽減する動作の工夫
- 具体的な技術
- ベッドから車椅子への移乗(自立度に応じた介助方法)
- 立ち上がり・座位保持のサポート
- スライディングボードやリフトなどの福祉用具活用
- 転倒・転落リスクを防ぐポイント
移乗介助の実践ワーク
- 二人一組で移乗介助の体験(介護者と利用者の両方を体験)
- ケースごとの適切な移乗方法を考えるディスカッション



- 基本の考え方
- プライバシー配慮(声かけや環境設定)
- 利用者の自尊心を尊重するアプローチ
- 便秘や尿失禁のリスク管理
- 具体的な技術
- トイレ誘導のコツ(時間・タイミング・声かけ)
- おむつ交換の正しい手順(スキンケアの重要性)
- ポータブルトイレ・尿器・差し込み便器の使い方
- 失禁対応の工夫(予防と対策)
排泄介助の実践ワーク
- 排泄介助のロールプレイ(利用者役を経験)
- 便秘や失禁トラブルの事例検討(どう対応すべきか?)
- 基本の考え方
- 「食事=楽しみ」を意識した環境づくり
- 利用者の嚥下機能に応じた食形態の工夫
- 具体的な技術
- 正しい姿勢(ベッド上・車椅子での食事の工夫)
- 口腔ケアの重要性(誤嚥性肺炎の予防)
- スプーンの使い方と一口量の調整
- 「むせた時」の対応と誤嚥リスクの見極め
食事介助の実践ワーク
- 普通食・刻み食・ミキサー食の違いを試食
- 利用者ごとの適切な介助方法を考えるディスカッション



- 実技中心の研修(座学だけでなく、実際に体験する)
- ケーススタディ(リアルな事例をもとに対応を考える)
- 職員間の意見交換(現場での課題を共有し解決策を探る)
バイタルサインの測定と異常時対応



「バイタルサインの測定と異常時対応」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- バイタルサインの基本4項目
- 体温(発熱・低体温の判断基準)
- 脈拍(正常値と頻脈・徐脈の見極め)
- 血圧(高血圧・低血圧のリスクと対処)
- 呼吸(正常な呼吸数と異常のサイン)
- その他の重要な指標
- **SpO2(血中酸素飽和度)**の意味と注意点
- **意識レベル(JCS・GCS)**の評価方法
- 正しい測定手順の確認
- 体温計の種類と適切な測定部位
- 脈拍の測り方(手首・頸動脈・聴診器)
- 血圧計の使い方(手動・自動の違い)
- 呼吸数のカウント方法と注意点
- SpO2測定の際の指の状態(冷え・ネイルなどの影響)
- 測定時の注意点
- バイタル測定前の環境調整(安静・リラックス)
- 利用者の状態や表情の観察を忘れない
- 測定値だけでなく、変化に注目する
バイタル測定の実践ワーク
- 参加者同士でバイタル測定を実施し、結果を記録
- 正しい測定手順をチェックするチェックリスト活用
- 体温異常時の対応
- 発熱(37.5℃以上) → 感染症の可能性、解熱対応の判断
- 低体温(35℃以下) → 血行不良・ショックの可能性
- 脈拍異常時の対応
- 頻脈(100回/分以上) → 脱水・ストレス・感染症の可能性
- 徐脈(50回/分以下) → 心疾患・薬の影響の可能性
- 血圧異常時の対応
- 高血圧(140/90mmHg以上) → すぐに医師へ相談するべきか判断
- 低血圧(90/60mmHg以下) → ふらつき・意識障害に注意
- 呼吸異常時の対応
- 頻呼吸(20回/分以上)・徐呼吸(12回/分以下) → 呼吸困難や酸素投与の必要性
- チェーンストークス呼吸などの異常呼吸 → 速やかに報告・対応
- 意識レベルの変化(緊急性の見極め)
- JCS(ジャパン・コーマ・スケール)による意識レベル評価
- 意識混濁・傾眠・反応なしの対応フロー
JCS(ジャパン・コーマ・スケール)の評価基準を表にまとめました。
| 分類 | スコア | 意識レベルの説明 |
|---|---|---|
| 1桁(刺激しなくても開眼する) | 1 | 清明(意識がはっきりしている) |
| 2 | 刺激しなくても開眼するが、もうろう状態 | |
| 3 | 刺激しなくても開眼するが、反応が鈍い(ぼんやり) | |
| 2桁(強い刺激で開眼する) | 10 | 普通の呼びかけで開眼する |
| 20 | 大声や強い刺激で開眼する | |
| 30 | 痛み刺激で開眼する | |
| 3桁(刺激しても開眼しない) | 100 | 痛み刺激でわずかに手足を動かす |
| 200 | 痛み刺激で顔をしかめるが、手足は動かさない | |
| 300 | 痛み刺激でも全く反応しない |
JCS(ジャパン・コーマ・スケール)について、詳しくはこちら厚生労働省「⑸ 入院時意識障害がある場合のJCS」
異常時対応の実践ワーク
- 実際のケースを想定したロールプレイ(例:発熱した利用者にどう対応するか?)
- 急変時対応のロールプレイ(救急搬送が必要なケースを想定)



- 記録のポイント
- 正確な数値だけでなく、利用者の状態も記録
- 変化が見られた場合の時系列での記録方法
- 報告・共有の仕方
- すぐに報告すべき状態(意識レベル低下、極端なバイタル変化など)
- 他職種(看護師・医師・ケアマネ)との連携ポイント
- 座学と実技のバランス(基礎知識+実際の測定+対応演習)
- 事例をもとに判断力を鍛える(「このケースではどう対応する?」を考えさせる)
- チェックリストを活用して習熟度を確認(実践に落とし込む)
身体拘束のリスクと適切な対応



「身体拘束のリスクと適切な対応」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 身体拘束の定義
- 身体の自由を制限する行為(ベッド柵・ミトン・車椅子ベルトなど)
- 介護保険制度における身体拘束の位置づけ
- 身体拘束が禁止される理由
- 介護現場での「虐待防止」の観点
- 利用者の尊厳・人権の保護
- 法律・ガイドライン(介護保険法・厚生労働省の指針)
- 身体拘束が利用者に与える影響
- 身体的リスク:筋力低下・褥瘡・呼吸器障害・血行不良
- 心理的リスク:ストレス・混乱・抑うつ・認知症の悪化
- 社会的リスク:家族との信頼関係の破綻
- 介護者側のリスク
- 法的リスク(訴訟・行政指導の対象になる)
- 倫理的ジレンマ(「安全」と「自由」のバランス)
- 介護の質の低下(拘束に依存すると、適切なケアができなくなる)
身体拘束の実践ワーク
- 身体拘束を受けた高齢者の立場になって体験(ミトン装着・動作制限の疑似体験)
- 事例紹介(拘束により利用者の状態が悪化したケースを検討)
※ 身体拘束は原則禁止だが、以下の条件をすべて満たす場合のみ許容される。
- 切迫性:利用者や他者に生命の危険がある場合
- 非代替性:他に適切な方法がない場合
- 一時性:一時的な措置であり、できる限り短時間にとどめる
- 具体例(許容されるケース)
- 点滴・胃ろうの自己抜去を防ぐための一時的なミトン使用
- 転倒の危険が極めて高い場合の短時間の拘束
- 暴力行為があり、他の利用者や職員を守る必要がある場合
実践ワーク
あるケースが「例外3原則」に該当するかを考えるグループディスカッション
- 環境調整
- 転倒リスクを減らす(ベッドの高さ調整・クッション活用)
- 認知症の利用者が落ち着ける環境づくり(音・光・家具配置)
- ケアの工夫
- ユマニチュードなど、認知症ケアの技術を活用する
- 声かけ・見守りの工夫(安心感を与える対応)
- 家族と協力し、利用者が安心できる方法を探る
- 福祉用具の活用
- 離床センサー・ナースコールの適切な配置
- 車椅子やベッド柵の適正使用



身体拘束を避けるための実践ワーク
- 身体拘束をしないで対応できる方法を考えるグループワーク
- 施設での「拘束をしないケア」事例紹介と成功事例の共有
- 体験型学習(拘束の疑似体験を通じて利用者の気持ちを理解)
- ケーススタディ(拘束をしないで対応する方法を考えるディスカッション)
- チェックリストの活用(日々のケアで無意識の拘束をしていないか確認)
感染症対策と衛生管理



「感染症対策と衛生管理」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 感染症の種類と特徴
- ウイルス性感染症(インフルエンザ、ノロウイルス、新型コロナウイルスなど)
- 細菌性感染症(結核、肺炎球菌感染症、MRSAなど)
- 真菌・寄生虫感染症(カンジダ症、疥癬など)
- 感染経路と予防の基本
- 接触感染(ノロウイルス、MRSAなど)
- 飛沫感染(インフルエンザ、コロナなど)
- 空気感染(結核、水痘など)
- 血液・体液感染(B型・C型肝炎、HIVなど)
- 正しい手洗い手順(手指消毒との使い分け)
- 石鹸+流水で20秒以上
- 指先、爪、手の甲、手首までしっかり洗う
- アルコール消毒の効果的な使い方
- 手袋・マスク・ガウンの正しい着脱方法
- 使い捨て手袋の適切な交換タイミング
- マスクの正しい装着・交換方法
- ガウン・エプロンの使用シーンと廃棄方法
感染症対策の実践ワーク
- 「手洗いチェック」:蛍光塗料を使った手洗い実験
- 「正しい防護具の着脱」:PPE(個人防護具)の着脱練習
- 消毒・清掃の基本ルール
- 介護施設での消毒すべきポイント(ドアノブ、手すり、トイレ、ベッド周りなど)
- 消毒剤の種類と使い分け(次亜塩素酸ナトリウム、アルコール、界面活性剤)
- 嘔吐物処理の適切な手順(ノロウイルス対策)
- リネン・衣類・食器の管理
- 汚染されたリネンの適切な洗浄方法
- 感染者の衣類・タオル・シーツの分別と消毒
- 介護食器の衛生管理(共用を避ける、洗浄・消毒の徹底)
感染拡大防止の実践ワーク
- 「嘔吐物処理のシミュレーション」(ノロウイルス感染拡大を防ぐ方法)
- 「消毒剤の適切な使い方」(どこに何を使うべきか実演)
- 職員の体調管理の重要性
- 出勤前の健康チェック(発熱・喉の痛み・咳・下痢の有無)
- 体調不良時の出勤基準と報告義務
- 利用者の健康観察
- バイタルサイン測定(発熱・呼吸数・SpO2の確認)
- 感染初期症状(食欲低下、元気がない、発熱など)
- 感染疑い時の対応フロー(医療機関との連携)
- ワクチン接種の重要性
- インフルエンザ・肺炎球菌・新型コロナワクチンの効果と推奨接種時期
- 感染者が出た場合の対応
- 濃厚接触者の特定と隔離対応
- 訪問者制限やゾーニング(清潔・汚染区域の区分)
- 施設全体の感染対策強化(換気・消毒の徹底)
感染者が出たときの実践ワーク
- 「感染者発生時の対応訓練」(実際のケースを想定し行動手順を確認)
- 「ゾーニングの実践」(感染者エリアと非感染エリアの適切な区分)
- ロールプレイ形式での実習(嘔吐物処理、PPE着脱、感染時対応のシミュレーション)
- 施設内の衛生チェックリスト活用(実際に点検しながら改善点を話し合う)
- 職員間のケーススタディ共有(過去の感染症対策での成功例・失敗例を学ぶ)
コミュニケーション【3選】



利用者との信頼関係を築くコミュニケーション



「利用者との信頼関係を築くコミュニケーション」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- なぜ信頼関係が大切なのか?
- 利用者の安心感や尊厳の維持につながる
- スムーズなケア提供により介護の負担軽減
- 介護拒否や問題行動の予防・改善
- 信頼関係が築けないとどうなる?
- 利用者が心を閉ざし、ケアを拒否しやすくなる
- 介護者への不信感が増し、トラブルが発生しやすい
- 介護職員のストレスが増加し、離職リスクが高まる
- 「傾聴」の重要性(話を聞く姿勢)
- うなずき・相槌・アイコンタクトを意識する
- 利用者の話を遮らず、最後まで聞く
- 言葉だけでなく、表情や仕草から気持ちをくみ取る
- 「共感的理解」(利用者の気持ちに寄り添う)
- 「それは大変でしたね」「わかります」と感情を受け止める
- 介護者の価値観を押しつけず、利用者の視点を尊重する
- 否定せず、気持ちを肯定しながら接する
- 「自己開示」も時には効果的(適度に自分のことも話す)
- 「私も○○が好きです」など、共通点を見つける
- プライベートな話をしすぎず、バランスを取る



- 利用者の状態に応じた話し方
- 認知症の方には、簡単でわかりやすい言葉を使う
- 耳が遠い方には、ゆっくり・はっきり・大きめの声で話す
- 感情が不安定な方には、落ち着いたトーンで話す
- ポジティブな言葉を意識する
- 「できない」より「一緒にやってみましょう」
- 「ダメですよ」より「こうすると良いですね」
- 「危ない!」より「ゆっくりいきましょう」
- ユーモアを交えた会話(笑顔やリラックスした雰囲気をつくる)
- 介護の場面でも、冗談や軽い世間話を取り入れる
- 利用者の好きな話題を見つける(家族・趣味・昔の思い出など)



- 認知症の方とのコミュニケーション
- 過去の話(昔の記憶)を引き出す会話が有効
- 言葉が出にくい場合は「はい」「いいえ」で答えられる質問をする
- せかさず、時間をかけて会話をする
- 不安や怒りが強い方への対応
- 感情を否定せず、「そう思いますよね」と受け止める
- 落ち着くまで無理に説得しない
- 環境を整え、安心できる雰囲気をつくる
- 寡黙な方・話したがらない方への対応
- 無理に話させようとせず、見守る姿勢を大切にする
- 「天気がいいですね」「お茶がおいしいですね」など軽い話題から始める
- 非言語コミュニケーション(微笑み、頷き、アイコンタクト)を活用する
認知症の方とのコミュニケーション実践ワーク(ロールプレイ・事例検討)
- ケーススタディ:利用者の反応を想定し、適切な対応を考える
- ケース1:認知症の利用者が「家に帰りたい」と言い出したら?
- ケース2:不機嫌な利用者に話しかけると怒られてしまった場合
- ケース3:介護を拒否する利用者に、どう声をかけるか?
- ロールプレイ:職員同士で介護者役と利用者役を体験
- 実際の場面を再現し、コミュニケーションの工夫を実践する
- フィードバックを行い、より良い対応を探る
- グループワークで現場の悩みを共有し、解決策を考える
- 成功事例・失敗事例を職員同士で共有し、学びを深める
- 継続的なフィードバックを行い、実践的なスキル向上を図る



クレーム対応と家族との円滑な関係構築



「クレーム対応と家族との円滑な関係構築」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- クレームは「苦情」ではなく「貴重な意見」
- クレームはサービス改善のチャンスと捉える
- 介護サービスに対する期待の表れ
- クレームの主な種類と背景
- サービスに対する不満(ケアの質、職員の対応、時間配分など)
- 施設環境に対する不満(清掃、設備、安全管理など)
- 職員の態度や言葉遣いに対する不満(信頼関係の崩れ)
- 費用・契約に関する不満(請求内容の不明確さなど)
- まずはしっかり「傾聴」する
- 相手の話を最後まで遮らずに聞く
- 相槌やアイコンタクトで「話を聞いている」姿勢を示す
- 「ご指摘いただきありがとうございます」と受け止める
- 感情を受け止め、共感を示す
- 「ご心配をおかけして申し訳ありません」
- 「大切なご家族のことですので、不安なお気持ちになりますよね」
- 事実確認を行う
- クレームの内容を冷静に整理し、事実と意見を分ける
- 必要があれば現場のスタッフや記録を確認する
- 誠実に謝罪し、改善策を提案する
- 誤りがあれば素直に謝罪し、改善策を伝える
- 「今後はこのような対応を徹底します」と具体的な行動を示す
- 記録を残し、情報共有を行う
- クレームの内容と対応策をチーム内で共有
- 同じ問題が発生しないよう改善策を検討
- 家族は「協力者」であり「パートナー」
- 介護は施設だけでなく、家族と協力して行うもの
- 家族の意向や希望を尊重しながら、現場での対応を共有する
- 良好な関係を築くためのポイント
- 普段から積極的にコミュニケーションを取る(困ったときだけでなく、日常的な声かけ)
- 家族の思いを受け止める(「お母さんのことをとても大事に思っているのですね」)
- 利用者の様子をこまめに報告する(ちょっとした変化も共有することで信頼感アップ)
- トラブルを未然に防ぐ方法
- 初回面談で家族の希望をしっかりヒアリングする
- 施設のルールや対応範囲を明確に伝える
- 定期的に家族との情報交換の機会を設ける(面談・電話・お便りなど)



- 介護に対する不安や不満を抱えている家族
- → こまめな情報共有と安心できる説明を心がける
- 感情的に怒る家族
- → まずは冷静に受け止め、「話を聞く姿勢」を示す
- → 施設の責任者や第三者を交えて話し合う
- 無関心・非協力的な家族
- → 利用者の状況を定期的に伝え、少しずつ関心を持ってもらう
- → 無理に関わらせるのではなく、できる範囲での協力をお願いする
- 理不尽な要求をする家族
- → 施設の方針や対応できる範囲を明確に説明する
- → 職員への負担が大きい場合は、チームで対応策を検討する
クレーム対応の実践ワーク(ロールプレイ・ケーススタディ)
- ケース1:介護サービスに対するクレームを受けたときの対応
- ケース2:利用者の転倒について家族が強く抗議してきた場合
- ケース3:家族が介護スタッフに無理な要求をしてきた場合
ロールプレイ実施
- 職員同士で「家族役」と「介護職員役」に分かれ、リアルなやり取りを実践
- その後、フィードバックを行い、より良い対応を学ぶ
- クレーム対応の「成功例」と「失敗例」を共有する
- 家族対応で困った経験を話し合い、改善策を考える
- 継続的な研修で職員の対応力を向上させる
職員同士の連携強化とチームワーク



「職員同士の連携強化とチームワーク」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- なぜチームワークが必要なのか?
- 利用者の安全・快適な生活を支えるため
- 介護の負担を分散し、職員のストレスを軽減するため
- 事故やトラブルの防止(情報共有が不十分だとリスク増大)
- チームワークが不足するとどうなる?
- 業務の抜け漏れが発生しやすくなる
- 職員間の信頼関係が崩れ、働きにくい環境になる
- クレームやトラブルが増加する
- 職員同士の「報・連・相」(報告・連絡・相談)の徹底
- 報告:利用者の状態変化を速やかに伝える
- 連絡:シフト変更や業務分担を確実に共有する
- 相談:困ったことがあれば一人で抱え込まず、相談する
- 信頼関係の構築
- お互いを尊重し、否定的な言葉を避ける
- 「ありがとう」「助かったよ」と感謝を伝える習慣をつける
- チームの目標を明確にし、一体感を持つ
- 役割分担の明確化
- 各自の強みを活かした業務の割り振り
- 「誰が何をするのか」を明確にし、業務の属人化を防ぐ
- 定期的に役割を見直し、負担が偏らないようにする


- 情報共有の強化
- 申し送りや記録の精度を向上させる(簡潔かつ正確な記録)
- 口頭だけでなく、書面やデジタルツールも活用する
- チームミーティングの活用
- 1日の振り返りを行い、改善点を話し合う
- 問題が発生した際は、解決策をチーム全体で考える
- 定期的に「職員同士の意見交換会」を実施し、現場の課題を共有
- コミュニケーションの活性化
- 休憩時間などでの雑談も大切(仕事以外の話題で関係を深める)
- 「困ったときは助け合う」文化をつくる
- 新人職員が相談しやすい雰囲気を作る
- 意見が対立したときの対応
- 感情的にならず、事実ベースで話す
- 第三者(リーダーや管理者)を交えて冷静に話し合う
- お互いの立場を理解し、歩み寄る姿勢を持つ
- チームワークを乱す職員への対応
- フォローが必要な職員には適切な指導を行う
- 相手の良い点を見つけ、関係改善を図る
- 陰口や派閥を作らないよう、職場環境を整える
連携強化の実践ワーク(ロールプレイ・グループディスカッション)
- ケース1:「情報共有がうまくいかず、利用者対応にミスが発生」
- どのような対策が必要か、グループで話し合う
- ケース2:「業務の負担が偏り、一部の職員に負担が集中」
- 役割分担を見直し、チームで支え合う方法を考える
- ケース3:「職員同士の連携ミスで、家族からクレームが発生」
- どのような対応をすれば、信頼を回復できるか?
ロールプレイ実施
- 「報・連・相」のシミュレーション(実際の申し送りを再現)
- 「感謝の言葉を伝える」演習(お互いの良い点を言葉にする)
- 現場での成功事例・失敗事例を共有し、学びを深める
- 定期的にチームワークに関するフィードバックを行う
- 研修後も継続してチームの改善点を話し合う文化をつくる
メンタルヘルス・働き方【2選】



介護職のメンタルケアとストレスマネジメント



「介護職のメンタルケアとストレスマネジメント」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 介護職のストレス要因
- 身体的負担(夜勤・移乗介助・長時間労働)
- 精神的負担(認知症対応・クレーム対応・看取りケア)
- 人間関係(利用者・家族・同僚・上司との関係)
- 仕事とプライベートのバランス(休みが取りにくい、給与面の不安)
- ストレスが蓄積するとどうなる?
- 身体的症状(肩こり・頭痛・不眠・胃痛・倦怠感)
- 精神的症状(イライラ・抑うつ・意欲低下・燃え尽き症候群)
- 仕事の質の低下(判断ミス・利用者への対応が雑になる)
- 日常的なストレス対策
- 休憩をしっかり取る(短時間でも意識的にリフレッシュ)
- 食事・睡眠のリズムを整える(不規則な生活を避ける)
- 適度な運動(ストレッチ・ウォーキングでリフレッシュ)
- 感情コントロールの方法
- イライラしたときの対処法(深呼吸・一歩引く・視点を変える)
- 感情を書き出して整理する(モヤモヤを言語化する)
- ポジティブな考え方を意識する(できたことに目を向ける)
- リラクゼーション技法の実践
- 呼吸法(腹式呼吸・4-7-8呼吸法)
- マインドフルネス(「今ここ」に集中する)
- 笑顔・笑う習慣をつける(脳内ホルモンの分泌を促進)



- チームで支え合う環境づくり
- 「困ったときは相談する」文化をつくる
- 感謝の言葉を伝える(「ありがとう」「助かったよ」)
- 役割分担を明確にし、業務の偏りを防ぐ
- ストレスを減らすコミュニケーション
- 相手を否定しない・傾聴を意識する
- 相談しやすい雰囲気をつくる(業務の合間に雑談の時間を設ける)
- 言葉の使い方を工夫する(「◯◯してくれない?」→「◯◯してもらえると助かる」)
- 仕事の負担を軽減する工夫
- 申し送りや記録の簡略化(無駄な作業を減らす)
- ICTや福祉用具の活用(業務効率化)
- 上司や管理者への相談(配置や業務改善を図る)
- 仕事のオン・オフを切り替える方法
- 退勤時に「今日の良かったこと」を3つ振り返る
- 仕事の話を家に持ち帰らない(意識的にプライベート時間を確保)
- 趣味や好きなことに没頭する時間を持つ
- 休日の過ごし方の工夫
- 仕事とは違う刺激を受ける(旅行・アート・スポーツ)
- 介護以外のコミュニティに参加する(ボランティア・趣味のサークル)



- 相談窓口の活用
- 産業カウンセラー・EAP(従業員支援プログラム)の紹介
- 施設内でのメンタルケア相談の仕組みづくり
- 定期的なストレスチェックの実施
- ストレス度合いを測る簡単なテストを活用
- 早期にストレスサインを察知し、対策を講じる
ストレスマネジメントの実践ワーク(ロールプレイ・グループディスカッション)
- ケース1:「職員がストレスでイライラし、利用者への対応が冷たくなってしまった」
- どうフォローすればよいか、グループで考える
- ケース2:「仕事の悩みを誰にも相談できず、心が折れそうな職員がいる」
- どのように声をかけるのがよいか?
- セルフケア実践ワーク
- 深呼吸・ストレッチ・マインドフルネスを体験
- 「最近よかったこと」を3つ書き出し、ポジティブな思考を鍛える
- 実践を交えた学びを重視(座学だけでなく、リラクゼーション体験などを取り入れる)
- 職場の実情に即したケーススタディを用いる(現場で起こりやすいストレス状況を想定)
- 職員同士で支え合う意識を育む(気軽に相談できる関係性をつくる)
介護職の離職防止と職場環境改善



「介護職の離職防止と職場環境改善」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 介護業界の離職率の現状(業界平均・他業種との比較)
- 離職の主な原因
- ① 人間関係のストレス(上司・同僚・利用者・家族との関係)
- ② 業務負担の大きさ(長時間労働・夜勤・身体的負担)
- ③ 給与・待遇への不満(賃金の低さ・昇給の少なさ)
- ④ キャリアの不透明さ(スキルアップの機会がない)
- ⑤ メンタルヘルスの問題(ストレス・燃え尽き症候群)
① 職員同士のコミュニケーションを活性化
- 「報・連・相」を徹底し、情報共有を円滑にする
- 感謝の言葉を意識的に伝える(「ありがとう」を習慣化)
- 新人職員の受け入れ態勢を整え、定着しやすい環境を作る
- 定期的な職員面談を実施し、悩みを聞く機会をつくる
② 業務負担の軽減と効率化
- ICT・福祉機器の活用(記録システム導入・ノーリフティングケアの推進)
- 業務の役割分担を明確にし、一人に負担が偏らないようにする
- シフト調整を工夫し、連勤や長時間労働を防ぐ


③ 給与・待遇の改善策を検討
- 処遇改善加算の活用で賃金アップを目指す
- 賞与・手当の見直し(夜勤手当・資格手当の適正化)
- 福利厚生の充実(休暇制度・研修費補助・健康診断など)
④ キャリアパスの明確化
- スキルアップ研修の充実(資格取得支援・専門研修の導入)
- リーダー職・管理職へのステップアップ制度を整備
- 「将来のキャリアモデル」を示し、成長の道筋を明確にする
⑤ メンタルケアの仕組みづくり
- ストレスチェックの実施とメンタル相談窓口の設置
- 職員間の相談しやすい雰囲気づくり
- リフレッシュ休暇やワークライフバランスの見直し
- 成功事例1:ICT導入で業務負担を30%削減し、定着率向上
- 成功事例2:新人職員のメンター制度を導入し、離職率を低減
- 成功事例3:処遇改善加算を活用し、給与アップを実現
職場環境改善の実践ワーク(グループディスカッション・ロールプレイ)
- ケース1:「職員が疲れ切って辞めそうなとき、どのようにフォローする?」
- ケース2:「チーム内で業務の負担が偏っている場合、どう改善する?」
- ケース3:「人間関係のトラブルを解決するための対策を考える」
- 職場環境の課題を共有し、改善策を話し合う
- 現場の成功事例・失敗事例を参考に具体的な対策を考える
- 研修後も定期的に職場改善の進捗をチェックする仕組みをつくる



制度・法律【4選】



介護保険制度の最新情報と実務対応



「介護保険制度の最新情報と実務対応」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 最新の法改正や制度変更の概要
- 介護報酬の改定内容
- サービス提供に関する新たな基準やガイドライン
- 厚生労働省からの最新通知や指針の確認
- 介護保険最新情報の定期的なチェック
① 介護報酬改定への対応
- 報酬改定の具体的な内容と影響分析
- 各サービス種別ごとの報酬変更点
- 経営への影響と対策
② サービス提供基準の見直し
- 新たな基準に基づくサービス提供の再構築
- ケアプランの作成方法の変更点
- サービス提供時間や内容の調整
③ 職員研修とスキルアップ
- 法定研修の実施と記録
- 必須研修の内容と実施頻度
- 新たな制度に対応したスキルアップ研修の企画
④ 利用者・家族への情報提供
- 制度変更に伴う利用者負担の変化の説明
- 負担増減の具体例とその理由
- サービス内容の変更点の周知と相談対応
- 内部マニュアルの改訂
- 最新制度に合わせた業務手順書の更新
- 定期的な情報共有会の開催
- 職員間での情報共有と質疑応答の場を設ける
- 外部研修やセミナーへの参加
- 最新情報の収集と他施設の取り組み事例の学習
- 講義形式での最新情報の共有
- スライドや資料を用いた分かりやすい説明
- グループディスカッションによる実務対応策の検討
- 現場での具体的な対応策を職員同士で話し合う
- 質疑応答セッションの設置
- 職員からの疑問や不安を解消する時間を確保
虐待防止・高齢者権利擁護



「虐待防止・高齢者権利擁護」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 高齢者虐待の定義(高齢者虐待防止法に基づく)
- 虐待の5つの種類
- 身体的虐待(暴力・身体拘束など)
- 心理的虐待(暴言・無視・威圧的な態度)
- 経済的虐待(財産搾取・不適切な金銭管理)
- 性的虐待(不適切な接触・羞恥心を傷つける行為)
- 介護放棄(ネグレクト:食事・排泄・医療ケアの放置)
- 介護現場での虐待リスク
- 介護職員のストレス・疲労・人員不足
- 適切なケアの知識不足・スキル不足
- 利用者とのコミュニケーション不足
- チーム内の連携不備
- 家族による虐待のリスク
- 在宅介護の負担増大(介護疲れ・経済的問題)
- 介護者自身の精神的・身体的問題
- 高齢者自身が虐待を認識していないケース
① 介護職員のストレス管理・支援体制の整備
- 介護職員のメンタルヘルスケア
- 業務負担の適正化(シフト調整・業務の効率化)
- 相談しやすい職場環境づくり(報告・連携の強化)
② 利用者との適切な関わり方を学ぶ
- 高齢者の尊厳を守るケア(ユマニチュード・パーソンセンタードケア)
- 虐待に発展しないためのコミュニケーション技術
- 介護拒否・問題行動への適切な対応策
③ 施設内の虐待防止体制の強化
- 「虐待ゼロ宣言」の実施と職員間の共通意識の醸成
- 職員向け虐待防止マニュアルの作成と周知
- 第三者相談窓口・通報制度の設置(内部・外部窓口)
- 高齢者の人権とは?(法的視点と倫理的視点)
- 成年後見制度の活用(認知症の方の財産管理など)
- 利用者の意思決定を尊重するケアの実践(アドバンス・ケア・プランニング)
- 身体拘束ゼロに向けた取り組み
- 虐待のサイン(身体的・精神的・行動の変化)
- 職員が虐待を発見した場合の対応フロー
- 迅速に記録し、報告する
- 施設管理者や第三者機関へ相談
- 必要に応じて市区町村の高齢者虐待防止センターへ通報
- 虐待発生後のフォローと再発防止策の実施
- 通報義務の理解(職員は虐待を見過ごしてはいけない)
高齢者虐待防止の実践ワーク(ロールプレイ・ケーススタディ)
- ケース1:「職員が認知症の利用者に対して強く怒鳴ってしまった」
- どのような対応が望ましいか?
- ケース2:「利用者の腕に不自然なアザがあったが、家族は説明を拒否」
- どのように対応すべきか?
- ケース3:「利用者が『お金を勝手に使われている』と訴えた」
- 何を確認し、どう対応するべきか?
- ロールプレイ実施
- 虐待を疑われるケースの職員対応を実演し、改善点を話し合う
- 座学+ディスカッション形式で、虐待の実態と防止策を学ぶ
- 実際の事例をもとにグループワークを実施し、対応力を強化する
- 研修後の振り返りと職員間での意見交換を行い、虐待ゼロを目指す意識を高める
介護記録の適切な書き方



「介護記録の適切な書き方」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- なぜ介護記録が必要なのか?
- 利用者の状態把握とケアの質向上
- 職員間の情報共有(申し送りの補助)
- 事故防止・緊急時の対応(過去の記録が役立つ)
- 法的トラブルの回避(証拠としての役割)
- 介護記録の法的義務
- 介護保険法に基づき、適切な記録の保存が求められる
- 記録の不備は報酬減算・監査指摘のリスク
① 客観的な事実を書く
- NGな例(主観的・曖昧な表現)
- 「〇〇さんは機嫌が悪かった」
- 「昼食をあまり食べなかった」
- OKな例(事実を正確に記述)
- 「〇〇さんは『もういらない』と言いながら箸を置いた」
- 「昼食のご飯を半分残した」
② 誰が見ても分かる文章にする
- 簡潔かつ明確に書く
- 「〇〇時△△さんが□□のため転倒。右膝を打撲し、湿布を貼って安静対応」
- 専門用語や略語の使いすぎに注意
- ×「アクティビティでレスパイトの調整を実施」
- ○「レクリエーション中に短時間の休憩を取った」
③ 5W1Hを意識する
- 記録に必要な情報
- Who(誰が):利用者名
- When(いつ):日時(○月○日 15:00)
- Where(どこで):場所(居室、食堂など)
- What(何を):具体的な行動(食事、入浴、転倒など)
- Why(なぜ):理由(体調不良、歩行時のふらつきなど)
- How(どのように):対応(看護師へ報告、湿布処置など)
① 日常の記録
- 食事・排泄・入浴・移動・レクリエーションの記録
- 例文(食事記録)
- 「〇〇さん、朝食時 ご飯120g・味噌汁半分摂取。『おいしいね』と笑顔で話される」
② 異変・事故発生時の記録
- 転倒・発熱・嘔吐・誤嚥・怪我などの記録
- 例文(転倒時)
- 「10:15 〇〇さん、居室でベッドから立ち上がる際にバランスを崩し尻もちをつく。すぐに声掛けを行い、痛みの有無を確認。右膝を軽く打撲し、湿布処置。看護師・家族へ報告」
③ 申し送り・引き継ぎの記録
- 夜勤→日勤の引き継ぎ事項の記録
- 例文(体調変化)
- 「夜間2:00 〇〇さん、トイレ誘導後に『ちょっと頭が痛い』と訴えあり。バイタル測定(血圧140/85、脈拍76、体温37.2℃)。朝まで様子観察」



- 記録の修正は訂正線+訂正印を使用(消しゴム・修正液はNG)
- 利用者や職員を特定できる記載(個人情報)は慎重に扱う
- 「伝聞」ではなく「事実」を書く(「〇〇さんが△△と言っていた」はNG)
介護記録作成の実践ワーク(ロールプレイ・ケーススタディ)
- ケース1:「利用者が食事を拒否し、『お腹が痛い』と言っている」
- → どのように記録すべきか?(グループで考える)
- ケース2:「夜間、利用者がベッドから転落。擦り傷あり」
- → 事実をもとに適切な記録を書く練習
- ケース3:「利用者の家族から『最近様子が違う』とクレーム」
- → 記録を活用して対応を考える
- 実際の記録を例に「良い記録」「不適切な記録」を比較する
- 実践ワークを通じて、記録の書き方を体得する
- 研修後も定期的に記録の見直しを行い、継続的に改善する
個人情報保護



「個人情報保護」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 個人情報保護の目的
- 利用者のプライバシーを守る
- 情報漏洩のリスクを防ぐ(法的責任・信頼関係の維持)
- 介護施設のコンプライアンス遵守
- 個人情報保護法と介護現場の関係
- 介護施設は「個人情報取扱事業者」に該当し、厳格な管理が必要
- 介護保険法・高齢者虐待防止法 との関連
- 基本情報(氏名・住所・生年月日・連絡先)
- 健康情報(病歴・診断名・服薬情報・バイタルサイン)
- 介護記録(ケアプラン・排泄や食事の状況・事故報告)
- 家族情報(家族構成・緊急連絡先・財産情報)
- 写真・映像(レクリエーションの様子・防犯カメラ映像)
① 情報の取り扱いルールを明確にする
- 紙媒体の管理
- 記録や書類は施錠されたキャビネットで保管
- 不要になった書類はシュレッダー処理(ゴミ箱NG)
- 電子データの管理
- パソコンはパスワード管理(定期的に変更)
- USB・私物デバイスでのデータ持ち出しは禁止
- システムへのアクセス権限を適正に設定
- 職員間の情報共有のルール
- 申し送りは必要最小限(他の利用者の前では話さない)
- 記録を読むときは周囲に人がいないか確認
- 「〇〇さん」とフルネームで呼ばず、「〇〇様」とする
② 情報漏洩を防ぐための対策
- SNS・写真撮影のルールを厳守
- 利用者の写真を無断で撮影・SNS投稿しない
- 職場の内部情報をSNSで公開しない
- 電話・口頭での個人情報取り扱い
- 家族への連絡時は本人確認を徹底(なりすまし対策)
- 施設の外では利用者の話をしない(カフェ・電車内など)
- メール・書類送付時の注意点
- メールの宛先間違いを防ぐためCC・BCCを確認
- 書類の誤送付を防ぐため宛名・内容をダブルチェック
- 漏洩が起きたら、すぐに報告・対応
- 上司・管理者へ即時報告
- 被害状況を確認し、利用者・家族へ説明
- 再発防止策の実施(研修の強化・管理方法の見直し)
個人情報保護の実践ワーク(ロールプレイ・ケーススタディ)
- ケース1:「職員がSNSに利用者の写真を投稿してしまった」
- → 何が問題か? どのような対応が必要か?
- ケース2:「申し送り中に他の利用者や家族が会話を聞いていた」
- → 適切な情報共有の方法を考える
- ケース3:「利用者の書類を間違えて別の家族に渡してしまった」
- → どのように対応すべきか?
- 現場でよくある事例をもとにディスカッションする
- SNSやメール誤送信などの「ありがちなミス」を共有し、対策を考える
- 研修後も個人情報保護のルールを定期的に見直す
事故・トラブル防止【1選】



ヒヤリハット・事故防止のポイント



「ヒヤリハット・事故防止のポイント」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- ヒヤリハットとは?
- 「事故にはならなかったが、ヒヤッとした・ハッとした出来事」
- 重大事故の予兆として重要
- 「1件の重大事故の背景には29件の軽微な事故、300件のヒヤリハットがある」(ハインリッヒの法則)
- 介護現場で発生しやすい事故の種類
- 転倒・転落(ベッド・トイレ・廊下での転倒)
- 誤嚥・窒息(食事中・服薬時の誤嚥)
- 入浴時の事故(溺水・のぼせ・転倒)
- 排泄介助中の事故(立ち上がり時の転倒、失禁)
- 移乗・移動時の事故(車椅子移乗時のバランス崩れ)
- 異食・誤飲(認知症の方が異物を口にする)
- 薬の誤投与(服薬ミス・飲み忘れ)
① 環境整備による事故予防
- 転倒防止策
- 床の滑りやすさをチェック(濡れた床・段差の確認)
- 手すり・歩行補助具の適切な配置
- ベッド周囲の整理整頓(コードや荷物の放置を防ぐ)
- 誤嚥防止策
- 食事中の姿勢を正しくする(90度に近い座位を確保)
- 口腔ケアを徹底し、嚥下機能を維持
- 入浴・排泄時の安全管理
- 介助時は声掛けをしながらゆっくり動く
- 入浴時の湯温・血圧変化に注意
② 介助技術を見直す
- 安全な移乗方法の習得(持ち上げない介護・ノーリフティングケアの活用)
- トイレ誘導の際のリスク管理(立ちくらみの有無を確認)
- 服薬管理の徹底(ダブルチェックの習慣化)
③ 職員間の情報共有の強化
- ヒヤリハット報告の重要性
- 「些細なことでも記録し、共有する」
- 責任追及ではなく「再発防止」が目的
- 「〇〇さんが昨日つまずいた」→「歩行時の注意が必要」と情報共有
- 申し送り時の注意点
- 利用者の状態変化を具体的に伝える
- 「〇〇さん、今朝ふらつきがあったので注意」
- 事故発生時の対応フロー
- 利用者の状態を確認(意識・怪我の有無)
- 応急処置を実施(必要に応じて看護師・救急対応)
- 管理者・家族へ報告
- 事故報告書の作成(客観的事実を記載)
- 再発防止策をチームで検討
- 報告書の適切な書き方
- 事実のみを記載し、憶測は避ける
- 「いつ・どこで・誰が・何をして・どうなったか」を明確に
- 例:〇〇時△△さんがトイレ移動時につまずき、右膝を打撲。湿布対応し、家族に報告。
ヒヤリハット・事故防止の実践ワーク(ロールプレイ・ケーススタディ)
- ケース1:「利用者が立ち上がった際によろけたが、転倒せずに済んだ」
- → どのように記録し、共有するべきか?
- ケース2:「食事中にむせ込みが増えてきたが、誤嚥には至らなかった」
- → どう対応し、予防策を考えるか?
- ケース3:「夜間、利用者がベッドから降りようとして柵に手をかけた」
- → 転落防止のための環境整備を考える
- 実際のヒヤリハット事例を共有し、対策を考える
- ロールプレイを通じて、事故発生時の適切な対応を体験する
- 研修後もヒヤリハット報告を習慣化し、継続的に改善する
専門知識【3選】



認知症の進行予防とリハビリテーション



「認知症の進行予防とリハビリテーション」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 認知症の種類と特徴
- アルツハイマー型認知症(記憶障害が中心)
- 血管性認知症(脳卒中などが原因)
- レビー小体型認知症(幻視・パーキンソン症状)
- 前頭側頭型認知症(性格・行動の変化)
- 認知症の進行に影響を与える要因
- 生活習慣(食事・運動・睡眠の質)
- 社会的な関わり(孤立が進行を早める)
- 脳の活性化(刺激が少ないと進行が早まる)
- 予防の考え方:「脳を鍛える・体を動かす・社会とつながる」
① 認知機能を刺激する活動
- 回想法(過去の思い出を語ることで脳を活性化)
- 写真・懐かしい音楽を活用
- 「昔の仕事」「子供の頃の遊び」などの会話を促す
- 認知トレーニング(脳トレ)
- 計算、しりとり、間違い探しなどの認知機能向上ゲーム
- 書く・読む・話す活動を取り入れる
- 音楽療法
- 好きな音楽を聴く・歌う・楽器を演奏する
② 運動による認知機能の維持
- 軽い運動が脳機能を改善する理由
- 血流が良くなり、脳の働きをサポート
- ストレスを軽減し、精神状態を安定させる
- 効果的な運動プログラム
- ウォーキング(30分程度の散歩を習慣化)
- 座位・立位での体操(体を動かしながら脳を刺激)
- バランストレーニング(転倒予防+脳活性化)
③ 食事・栄養管理による予防
- 脳に良い食事
- DHA・EPAを含む魚(サバ・イワシ・サーモン)
- 抗酸化作用のある野菜(ブロッコリー・トマト)
- 発酵食品(納豆・ヨーグルト)で腸内環境を整える
- 脱水・低栄養を防ぐ工夫
- こまめな水分補給(特に高齢者はのどの渇きを感じにくい)
- 噛む力・飲み込む力に合わせた食事の提供
① 作業療法(OT:Occupational Therapy)
- 目的:手先を使う動作で脳を刺激し、生活動作を維持
- 具体的な活動
- 編み物・塗り絵・折り紙などの手作業
- 野菜の皮むき・洗濯物たたみなどの家事動作
② 理学療法(PT:Physical Therapy)
- 目的:身体機能を維持し、活動量を増やす
- 具体的な活動
- 立ち上がり・歩行訓練で自立度を維持
- 筋力トレーニングで転倒予防
③ 言語療法(ST:Speech Therapy)
- 目的:言葉の理解や発声をサポートし、コミュニケーションを維持
- 具体的な活動
- しりとり・音読で言語機能を鍛える
- 発声練習(歌を歌う、口の体操)
認知症の進行予防・リハビリテーションの実践ワーク(ロールプレイ・ケーススタディ)
- ケース1:「最近、利用者が同じ質問を何度も繰り返す」
- → どのような対応が望ましいか?
- ケース2:「利用者が食事の途中で箸を止めてしまうことが増えた」
- → 食事支援や環境調整の工夫を考える
- ケース3:「利用者が歩くことを嫌がるようになった」
- → どのように運動習慣を維持するか?
- 座学+実践形式で学ぶ(実際に体験しながら習得)
- 成功事例を共有し、取り組みを現場に活かす
- 研修後の振り返りを行い、実際のケアにどう活かすか話し合う
ターミナルケア・エンドオブライフケアの実践



「ターミナルケア・エンドオブライフケアの実践」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- ターミナルケアとは?
- 終末期にある利用者の苦痛を和らげ、尊厳ある最期を支えるケア
- 医学的治療よりも、QOL(生活の質)向上を重視
- エンドオブライフケアとの違い
- エンドオブライフケアは死を迎える過程全体のケアを指す
- ターミナルケアは、死が近づいた時期(余命6か月以内)のケア
- ターミナルケアの目的
- 身体的・精神的苦痛を軽減
- 利用者が安心できる環境を整える
- 家族の心理的サポート
① 身体的ケア(苦痛の緩和)
- 疼痛管理(がん終末期・慢性疾患など)
- 医師・看護師と連携し、適切な鎮痛薬の使用
- 体位変換やマッサージで身体の負担を軽減
- 呼吸困難への対応
- 背もたれを調整し、呼吸が楽になる姿勢を作る
- 加湿器や口腔ケアで乾燥を防ぐ
- 食事・水分ケア
- 無理に食事を強要せず、本人の意向を尊重
- 唾液が減るため、口腔ケア(スポンジブラシで保湿)を徹底
- 排泄ケア
- 便秘や失禁に配慮し、苦痛を軽減する
② 精神的ケア(心のケア)
- 利用者の不安や恐怖に寄り添う
- 「怖いですね」「不安ですよね」と感情を受け止める
- 触れる・手を握るなどの非言語的なコミュニケーションも大切
- 回想法の活用
- 「これまでの人生で嬉しかったこと」を話してもらう
- アルバムや昔の写真を見ながら、思い出を共有する
- スピリチュアルケア(宗教・価値観への配慮)
- 宗教的な支えを求める場合は、家族や宗教者と連携する
③ 家族へのケア(グリーフケア)
- 家族が抱えるストレスや不安に対応
- 「何かお話ししたいことはありますか?」と傾聴する
- 必要に応じて専門家(心理士・ソーシャルワーカー)を紹介
- 看取りの準備をサポート
- 最期をどこで迎えるか(自宅・施設・病院)の意向確認
- 延命治療をどうするか、事前に話し合う(ACP=アドバンス・ケア・プランニング)
- 逝去後の対応
- 家族の悲しみを受け止め、静かに寄り添う
- 必要な手続きを案内し、焦らせないよう配慮
- 終末期のサイン(最期が近づいた兆候)
- 食欲がなくなる・水分摂取量が減る
- 意識レベルの低下(会話が減る・眠っている時間が増える)
- 呼吸の変化(チェーンストークス呼吸など)
- 最期の瞬間に立ち会う際の対応
- 穏やかな声かけと、そばにいる安心感を伝える
- 家族が最期に後悔しないようにサポート
- 死亡確認後の対応
- 医師・看護師へ連絡し、死亡診断を受ける
- 清拭(身体を拭く)を行い、整えた状態で家族へ伝える
- 家族の意向を尊重しながら、葬儀・役所手続きの説明を行う
ターミナルケアの実践ワーク(ロールプレイ・ケーススタディ)
- ケース1:「終末期の利用者が『もう死にたい』と話す」
- → どのように声をかけるべきか?
- ケース2:「家族が『もっと治療をしてほしい』と希望している」
- → 医師・家族との話し合いをどう進めるか?
- ケース3:「看取りの際、職員が精神的に辛くなった」
- → チームで支え合う方法を考える
- 終末期の利用者を支える「心のあり方」を学ぶ
- 実際の事例をもとに、職員同士で意見交換する
- 研修後も看取りケアに関する振り返りの機会を設ける
高齢者の栄養管理と食事介助の工夫



「高齢者の栄養管理と食事介助の工夫」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 高齢者が栄養不足になりやすい理由
- 食欲低下(加齢・病気・薬の副作用)
- 嚥下機能の低下(飲み込みづらさ、誤嚥リスク)
- 消化吸収能力の低下(たんぱく質・ビタミン不足)
- 低栄養による影響(筋力低下・免疫力低下・認知機能低下)
- 「フレイル(虚弱)」予防のための栄養管理
- たんぱく質・ビタミン・ミネラルをバランスよく摂取
- 低栄養を防ぐための「PFCバランス」
- P(たんぱく質):肉・魚・卵・大豆
- F(脂質):オリーブオイル・ナッツ類
- C(炭水化物):ご飯・パン・麺類
- 体重の変化を記録(1か月で2~3kg減少は注意)
- MNA(簡易栄養評価スケール)を活用する
- 食事摂取量・排泄状況の記録(便秘・下痢の有無)
- 「最近食が細くなった」「飲み込みづらそう」のサインを見逃さない
① 食事内容の工夫
- 高たんぱく・高エネルギーの食品を取り入れる
- 「少量で栄養価の高い食品」を活用(卵・チーズ・ヨーグルト)
- 料理に油やバターを加え、エネルギー密度を上げる
- 噛みやすく、飲み込みやすい食事形態
- 刻み食・ミキサー食・ソフト食の活用
- とろみをつけて誤嚥を防ぐ
② 食欲を促す工夫
- 彩りの良い盛り付け(食欲を刺激する)
- 温度を適切に(温かいものは温かく、冷たいものは冷たく)
- 香りを活かす(出汁やスパイスを工夫)
① 食事姿勢の調整
- 正しい姿勢で食事をする(誤嚥予防)
- 基本姿勢:90度の座位+軽く顎を引く
- ベッド上では30~45度の角度で調整
- 体を少し前傾させると飲み込みやすい
② 介助の基本ポイント
- ペースを利用者に合わせる(焦らせない)
- 「ひと口の量」を調整する(スプーンは半分程度)
- 声かけをしながら安心感を与える
- 「ゆっくりで大丈夫ですよ」
- 「美味しいですね、一口どうですか?」



③ 誤嚥を防ぐための工夫
- むせた場合はすぐに背中を叩かず、落ち着かせる
- とろみをつける(飲み込みをサポート)
- 食後30分は座ったままで過ごす(逆流予防)
食事介助の工夫についての実践ワーク(ロールプレイ・ケーススタディ)
- ケース1:「食欲が低下し、ご飯を半分以上残す利用者への対応」
- → どのように声をかけるか? どんな食事を提供するか?
- ケース2:「嚥下機能が低下し、食事中によくむせる利用者の介助」
- → どのような姿勢で食事をとるべきか? どんなメニューが適切か?
- ケース3:「『いらない』と食事を拒否する利用者への対応」
- → 食事を楽しめる工夫を考える
- 座学+実技を組み合わせる(食事介助を体験)
- 現場での成功事例を共有し、実践に活かす
- 研修後も定期的に振り返り、改善を続ける
最新技術・トレンド【3選】



ICT・AIを活用した介護の未来



「ICT・AIを活用した介護の未来」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 介護現場の課題を解決する手段としてのICT・AI
- 人手不足の解消(業務の効率化)
- 介護の質向上(データ活用による個別ケアの充実)
- 介護職員の負担軽減(記録業務の自動化)
- ICT・AIを活用するメリット
- 業務効率化:記録や申し送りの時間短縮
- 見守り強化:センサー・カメラによる転倒・徘徊防止
- 利用者の生活の質向上:個別データに基づいたケア
① 記録業務の効率化
- 音声入力システム
- スマホ・タブレットで音声入力 → 介護記録を自動作成
- 記録時間の短縮(手書き不要)
- 電子カルテ・クラウド型介護記録
- データをリアルタイムで共有 → 申し送りがスムーズに



② 見守り・安全管理
- 見守りセンサー・AIカメラ
- 転倒・離床を検知し、アラート通知
- ナースコールの代替として活用
- 睡眠モニタリングシステム
- 利用者の睡眠状態を可視化(深睡眠・覚醒データの取得)
- 夜勤職員の負担軽減
- GPS機能付き徘徊支援システム
- 認知症の方の位置情報を家族・職員が把握できる
③ 介護ロボットの活用
- 移乗支援ロボット(持ち上げ負担を軽減)
- 歩行支援ロボット(転倒予防+リハビリ支援)
- 排泄ケアロボット(自動排泄処理機の導入)
- コミュニケーションロボット(会話・レクリエーション支援)
④ AIを活用した個別ケアの実現
- AIによるケアプラン作成支援
- 過去のデータを基に、最適な介護計画を提案
- 栄養管理AI
- 食事摂取量・体調変化から適切な栄養プランを提示
- 感情認識AI
- 利用者の表情・声の変化を解析し、心理状態を把握
- 導入コストの問題 → 助成金・補助金の活用
- 職員のICTリテラシー向上 → 研修の実施
- 個人情報の保護 → データ管理の徹底
ICTを活用した介護の実践ワーク(ディスカッション・デモ体験)
- ケース1:「転倒リスクの高い利用者にICTを活用する方法を考える」
- ケース2:「記録業務をICT化した場合のメリット・デメリットを議論する」
- デモ体験:「介護ロボットやセンサーを実際に使ってみる」
- 最新のICT・AI事例を動画で紹介する
- 実際に機器を触って体験する(デモ機の活用)
- 導入事例を共有し、現場での活用方法を考える
ノーリフティングケアの導入



「ノーリフティングケアの導入」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 定義:
- 抱え上げない介護(持ち上げ・引きずりをせず、福祉用具を活用)
- 介護職員の腰痛予防と利用者の尊厳を守るケア
- 導入の目的
- 介護職員の身体的負担軽減(腰痛防止)
- 利用者の負担軽減(痛み・皮膚損傷の防止)
- 安全で効率的なケアの実現
- なぜ必要か?(現場の課題)
- 介護職の腰痛発生率は約6~7割
- 持ち上げ介護による職員の離職リスク
- 利用者の皮膚損傷や苦痛の増加
① 抱え上げないための基本ルール
- 「人の力で持ち上げない」ことを徹底する
- 自立を促し、利用者の力を最大限活用する
- 福祉用具を適切に使用する
② 身体の使い方を工夫する(ボディメカニクスの活用)
- 腰に負担をかけない動作の基本
- 重心を低くし、広い足幅で安定させる
- 膝を曲げ、利用者の動きに合わせる
- 腕や体幹を活用し、腰への負担を軽減する
① 必要な福祉用具の種類と活用方法
- スライディングボード(ベッド⇔車椅子の移乗補助)
- スライディングシート(ベッド内での体位変換)
- リフト(電動・簡易型)(移乗時の負担軽減)
- スタンディングマシン(立ち上がり補助)
② 現場での導入手順
- 職員の意識改革(「持ち上げない介護」の理解)
- 福祉用具の選定と導入(施設の環境に合わせる)
- 実技研修の実施(正しい使用方法を学ぶ)
- 定期的な見直しと改善(職員の声を反映)
① ベッドからの起き上がり支援
- 利用者の力を活かし、段階的にサポート
- スライディングシートを活用し、負担を軽減
② 移乗(ベッド⇔車椅子)
- スライディングボード+移乗用グローブを活用
- リフトを活用し、持ち上げずに安全に移乗
③ 体位変換・オムツ交換
- スライディングシートを活用し、スムーズに動かす
- 職員2人以上で実施し、負担を分散する
- 【効果】
- 職員の腰痛が軽減し、離職防止につながる
- 利用者の負担が減り、快適なケアが実現
- 介助がスムーズになり、時間短縮・効率化が可能
- 【課題】
- 福祉用具導入コストの負担(→補助金・助成金の活用)
- 職員の意識改革が必要(→研修と実践を継続)
- 適切な用具の選定が重要(→現場環境に合ったものを導入)
ノーリフティングケアの実践ワーク(ロールプレイ・ケーススタディ)
- ケース1:「腰痛を抱える職員が多い現場で、どう改善すべきか?」
- ケース2:「福祉用具なしで介助していた現場にノーリフティングを導入する場合の課題」
- 実技演習:「スライディングボード・リフトを実際に使用し、体験する」
- 座学+実技研修を組み合わせる(福祉用具を実際に使用)
- 職員の成功体験を共有し、ノーリフティングの浸透を図る
- 定期的な研修を行い、技術を継続的に向上させる
地域包括ケアシステムと介護の役割



「地域包括ケアシステムと介護の役割」について介護の内部研修・勉強会で扱うテーマを紹介します。
下記は厚生労働省が発信している情報のリンクです。
資料作りに活用してください。
- 定義:「住み慣れた地域で、自分らしい暮らしを最期まで続けるための仕組み」
- 目的:高齢者が住み慣れた地域で自立した生活を送れるよう支援する
- 背景:超高齢社会に対応し、施設介護から地域全体での支援へシフト
- 医療(かかりつけ医・訪問診療・看護)
- 介護(訪問介護・通所介護・施設介護)
- 住まい(サービス付き高齢者向け住宅・グループホーム)
- 生活支援・介護予防(自治体・ボランティア・家族の支援)
- 多職種連携(ケアマネ・医師・看護師・介護職・行政の連携)
① 介護職として果たすべき役割
- 利用者の生活を支える「最前線」
- 多職種と連携し、情報共有をスムーズに行う
- 介護予防の観点から地域の活動に関与する
② 多職種連携の重要性
- 医師・看護師との連携(健康管理・医療ケア)
- ケアマネージャーとの連携(ケアプラン作成・情報共有)
- 福祉用具専門相談員との連携(自立支援のための用具導入)
- 地域住民・ボランティアとの連携(高齢者の見守り活動)
- 小規模多機能型居宅介護の活用(デイサービス+訪問介護+ショートステイ)
- 地域のサロン・認知症カフェでの高齢者交流支援
- 介護予防体操や健康教室の実施(自治体と協力)
- 高齢者の孤立を防ぐ「見守りネットワーク」の構築
① 施設内だけでなく「地域」に目を向ける
- 地域のイベント・勉強会に参加し、情報収集
- 利用者の生活状況を地域にフィードバック
② 住民との関係構築(地域ぐるみの介護)
- 「顔の見える関係」をつくる(地域の人々と積極的に交流)
- 高齢者を地域で見守る仕組みをつくる(自治体・民間・住民の協力)
③ 介護予防活動をサポート
- 体操教室・健康相談の実施(フレイル予防)
- 認知症予防のためのレクリエーション活動
「地域包括ケアシステム」を活用するための実践ワーク(ロールプレイ・ケーススタディ)
- ケース1:「独居高齢者が増えている地域で、介護職ができることを考える」
- ケース2:「地域包括ケアシステムを活用し、在宅生活を支える方法を考える」
- ケース3:「介護施設と地域住民が連携するための方法を議論する」
- 実際の地域包括ケアの事例を紹介し、学びを深める
- 地域の関係機関との交流を促進するためのワークショップを実施
- 研修後も継続的に地域連携の取り組みを考える機会を設ける
失敗しない介護研修・勉強会のコツ【7選】



介護の研修や勉強会を実施しても、
- 結局、実践で活かせない
- 参加者の意欲が低い
- すぐ忘れてしまう
という課題がありますよね。
ここでは、研修・勉強会を成功させるための具体的なコツを具体例とともに紹介します。
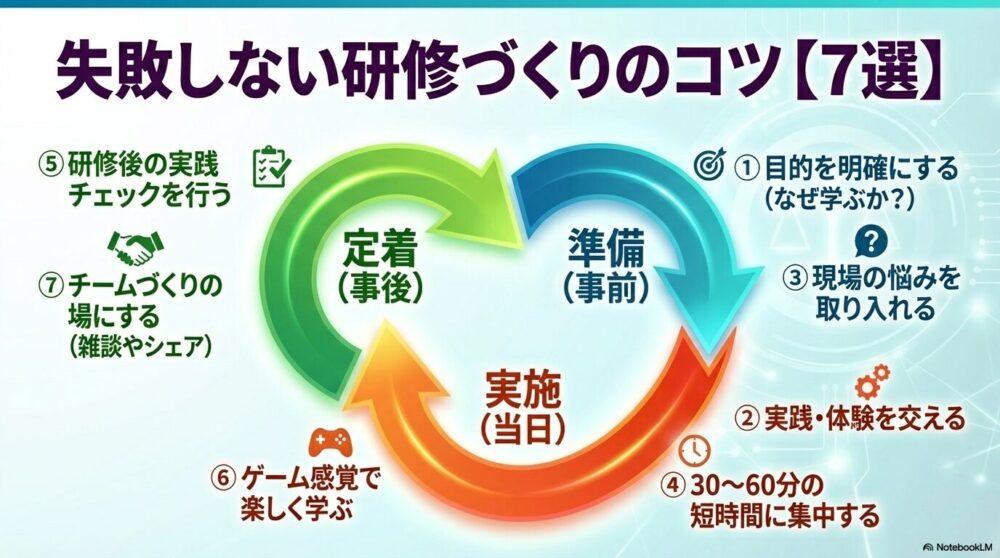


1. 研修の目的を明確にする(「なぜやるのか?」を伝える)
コツ:研修の「目的」を具体的に伝える
- 「とりあえず研修する」ではなく、何を学び、どう活かすのかを明確にする」
- 参加者が「この研修は自分に必要だ」と思えるようにする
具体例(目的の伝え方)
❌ NG:「今日は感染症対策の研修をします」
✅ OK:「冬はインフルエンザやノロウイルスの流行時期です。施設内感染を防ぐために、正しい感染対策を学び、利用者と自分たちを守りましょう!」
ポイント:「なぜ学ぶのか?」を伝え、研修の意義を理解してもらう
2. 座学だけでなく、実践を交える(体験型研修にする)
コツ:実際に体を動かしながら学ぶ
- 介護技術やケア方法は、「見て覚える」「やってみる」 ことで習得しやすい
- 「受け身で聞くだけの研修」ではなく、「実践を交える」
具体例(実技を取り入れる)
- 移乗介助の研修 → 実際にスライディングボードやリフトを使ってみる
- 認知症ケアの研修 → ロールプレイで「認知症の方の立場」を体験する
- 感染対策の研修 → 手洗いチェック(蛍光塗料を使い、洗い残しを確認)
ポイント:「学ぶ → 体験する → 振り返る」の流れを作ると、記憶に残りやすい
3. 現場の悩みを取り入れる(参加者主体の研修)
コツ:研修前に「現場の困りごと」を聞いておく
- 「今、何に困っているのか?」を事前にアンケートやヒアリングで把握
- 参加者の課題を解決する研修にする
具体例(研修テーマの決め方)
❌ NG:「今日は『介護記録の書き方』の研修です」
✅ OK:「『申し送りの内容が統一されていない』『事故報告の書き方がバラバラ』という声があったので、正しい介護記録の書き方を学びましょう」
ポイント:「自分ごと」として捉えてもらうと、参加者の意欲が高まる
4. 研修の時間配分を工夫する(長すぎる研修は逆効果)
コツ:「短時間+集中」で効率よく学ぶ
- 1回の研修は30~60分が理想(90分以上は集中力が続かない)
- 座学10分+グループワーク20分+実技30分+振り返り10分 など、変化をつける
具体例(時間配分の工夫)
❌ NG:「講義1時間+実技30分(座学が長く、眠くなる)」
✅ OK:「短い座学→すぐ実技→グループ討論→振り返り」
ポイント:「参加者が退屈しない研修設計」を考える
5. 研修後のフォローを忘れない(学んだことを定着させる)
コツ:研修後に「実践チェック」「振り返り」を行う
- 研修を受けただけで終わらず、「現場で実践できたか?」を確認
- 研修後1週間以内に「学んだことを活かせたか?」を振り返る時間を作る
具体例(フォローアップの方法)
- 1週間後:「研修で学んだことを実践できたか?」をシェアする場を作る
- 管理者が現場で「研修で学んだこと、どう活かしてる?」と声をかける
- 研修で学んだ内容をポスターやチェックリストにして掲示する
ポイント:「学んで終わり」ではなく、「現場に定着させる仕組み」を作る
6. 研修を「楽しく」する工夫(ユーモア・ゲーム要素を活用)
コツ:学びに「楽しさ」を取り入れる
- ゲーム形式・クイズを取り入れると、記憶に残りやすい
- 「失敗してもOK」な雰囲気を作る(安心して意見を言える環境づくり)
具体例(楽しい研修の工夫)
- 認知症研修 → 「しりとりで脳トレ体験」(実際のレクリエーションを体験)
- クイズ形式 → 「○×クイズ」「〇〇さんはこんな時どうする?」など
ポイント:「楽しく学ぶ」ことで、記憶に残りやすくなる
7. 研修を「チームづくりの場」にする
コツ:職員同士の関係が深まる研修にする
- 研修を通じて、職員同士が話しやすくなる環境を作る
- 研修後に「雑談タイム」や「感想シェア」を入れる
具体例(チームづくりの研修)
- 研修の最後に「今日学んだことを1人1つ発表」(みんなの意見を共有)
- ペアワーク・グループワークを増やす(他の職員と交流する機会を作る)
- 「お互いのいいところを伝える時間」を設ける(ポジティブな雰囲気づくり)
ポイント:「学ぶ場」だけでなく、「職員同士の関係が良くなる場」にする



まとめ
今回は「介護職の内部研修・勉強会のテーマ」について紹介しました。
おさらいすると次のとおり。
【技術・スキル向上 5選】
【コミュニケーション 3選】
【メンタルヘルス・働き方 2選】
【制度・法律 4選】
【事故・トラブル防止 1選】
【専門知識 3選】
【最新技術・トレンド 3選】
研修資料を作成するときは「厚生労働省の情報」を参考にするのがおすすめです。エビデンスがしっかりとした資料作りを意識しましょう。
知識や技術を身につければ、仕事や人間関係が楽になります。
相手のためだけでなく、あなたのためにもなるのです。
コツコツと学んで、スキルアップしていきましょう。
あなたを応援しています。
では、また。













コメント